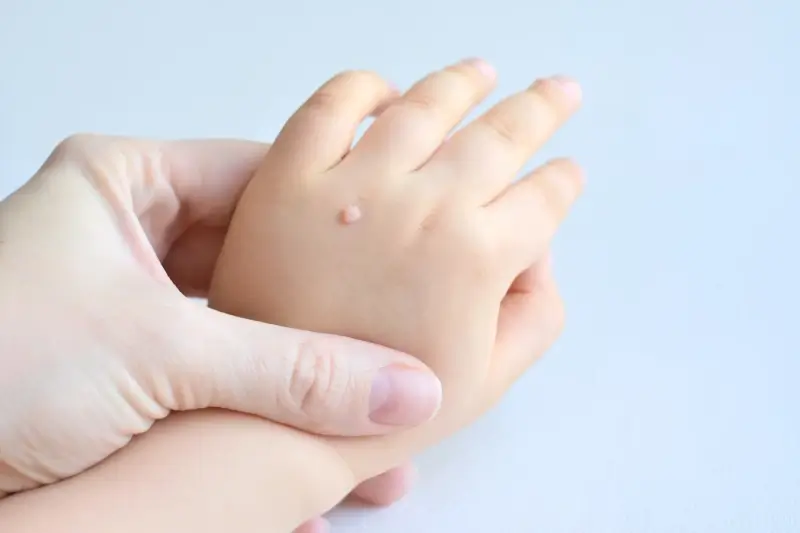
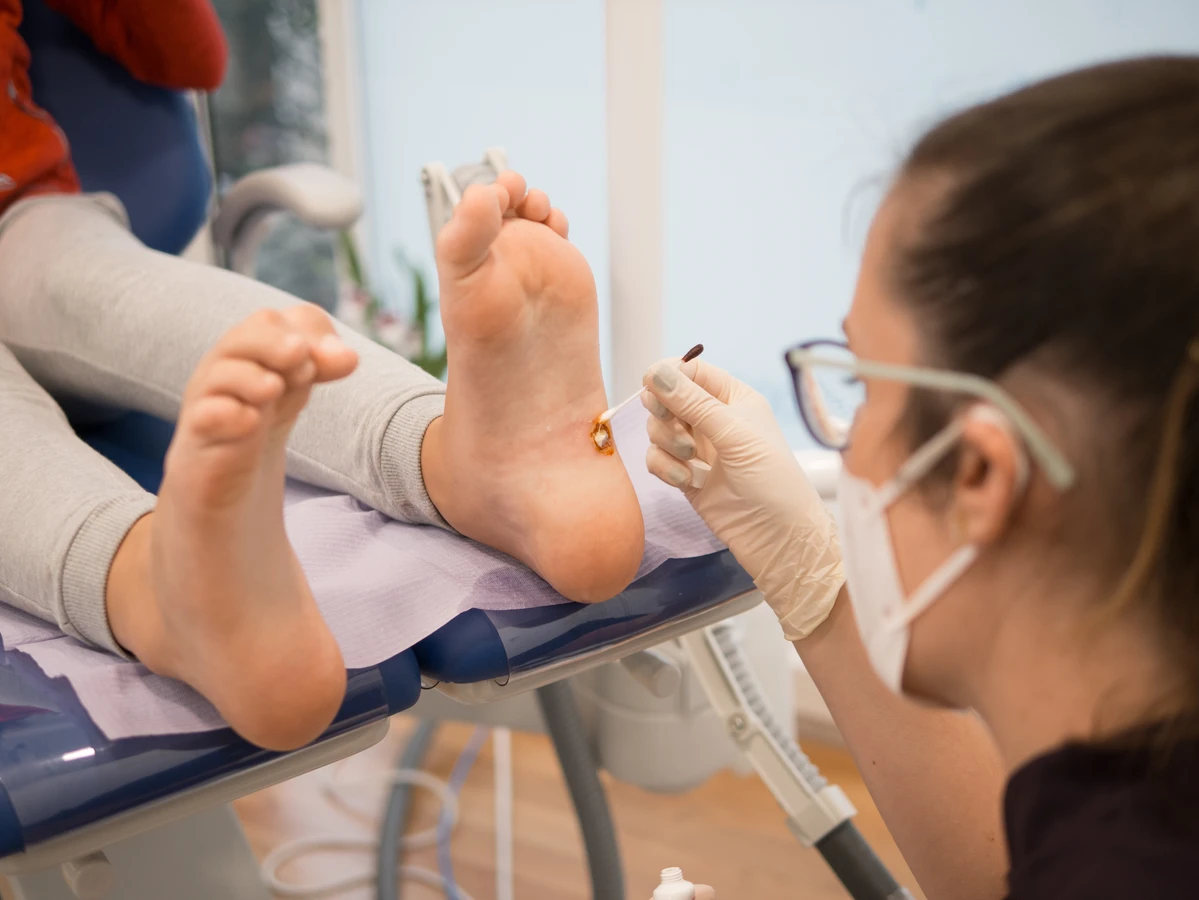
Kurzajki, znane również jako brodawki, to powszechna dolegliwość skórna, która może pojawić się na różnych częściach ciała. Ich obecność często jest źródłem dyskomfortu, zarówno fizycznego, jak i estetycznego. Zrozumienie przyczyn ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. W niniejszym artykule zgłębimy tajemnice kurzajek, odpowiadając na pytanie, skąd biorą się te niechciane zmiany skórne i jakie kroki możemy podjąć, aby zminimalizować ryzyko ich pojawienia się.
Wbrew powszechnym mitom, kurzajki nie pojawiają się z dnia na dzień bez wyraźnego powodu. Ich geneza jest ściśle związana z infekcją wirusową, a konkretnie z wirusami brodawczaka ludzkiego, znanymi jako HPV (Human Papillomavirus). Istnieje ponad sto typów tego wirusa, a różne jego odmiany odpowiadają za powstawanie brodawek w różnych lokalizacjach i o różnym charakterze. Wirus HPV jest niezwykle powszechny i może przetrwać w środowisku przez długi czas, co sprawia, że zakażenie jest stosunkowo łatwe.
Głównym mechanizmem przenoszenia wirusa jest bezpośredni kontakt ze skórą osoby zakażonej, a także kontakt z przedmiotami, które miały styczność z zainfekowaną tkanką. Szczególnie sprzyjające warunki do infekcji panują w miejscach wilgotnych i ciepłych, takich jak baseny, sauny, szatnie czy siłownie. Wirus HPV atakuje komórki naskórka, powodując ich niekontrolowany rozrost, co manifestuje się jako charakterystyczna brodawka.
Warto podkreślić, że nie każda osoba mająca kontakt z wirusem HPV zachoruje. Układ odpornościowy zdrowego człowieka jest w stanie skutecznie zwalczyć infekcję, zanim dojdzie do widocznego pojawienia się kurzajek. Czynniki osłabiające odporność, takie jak stres, niedobory żywieniowe, przewlekłe choroby czy przyjmowanie leków immunosupresyjnych, mogą zwiększać podatność na zakażenie i rozwój brodawek. Dlatego dbanie o ogólną kondycję organizmu jest również formą profilaktyki przeciwko kurzajkom.
Główne przyczyny powstawania kurzajek na dłoniach i stopach
Kurzajki na dłoniach i stopach to jedne z najczęściej spotykanych odmian brodawek. Na dłoniach przybierają zazwyczaj formę grudek o szorstkiej powierzchni, często z czarnymi punktami w środku, które są wynikiem zakrzepłych naczyń krwionośnych. Na stopach natomiast, zwłaszcza na podeszwach, mogą przybierać formę mozaikową, zrastając się ze sobą w większe ogniska, lub pojedynczych, bolesnych zmian, przypominających ciernie. Te lokalizacje są szczególnie narażone na kontakt z wirusem HPV ze względu na częste dotykanie różnych powierzchni oraz noszenie obuwia, które tworzy wilgotne i ciepłe środowisko.
Bezpośredni kontakt jest podstawową drogą transmisji wirusa. Dotknięcie zainfekowanej powierzchni, na której znajdują się cząsteczki wirusa HPV, a następnie dotknięcie własnej skóry, zwłaszcza jeśli jest ona uszkodzona (otarcia, skaleczenia, pęknięcia), może doprowadzić do zakażenia. Dzieci, ze względu na często niższą świadomość higieniczną i większą skłonność do drapania się, są szczególnie narażone na rozwój kurzajek na dłoniach. Podobnie, osoby aktywnie uprawiające sport, korzystające z publicznych pryszniców czy basenów, zwiększają swoje ryzyko.
Wirus HPV preferuje wilgotne i ciepłe środowisko, co czyni stopy doskonałym miejscem do jego rozwoju. Noszenie nieprzewiewnego obuwia, szczególnie w ciepłe dni, sprzyja namnażaniu się wirusa. Drobne skaleczenia na stopach, które są częste podczas chodzenia boso po niepewnych powierzchniach, stanowią otwartą bramę dla wirusa. Dlatego tak ważne jest noszenie obuwia ochronnego w miejscach publicznych, takich jak baseny czy szatnie, oraz dbanie o higienę stóp, regularnie je myjąc i dokładnie osuszając.
Należy pamiętać, że wirus HPV jest bardzo odporny i może przetrwać na powierzchniach przez długi czas. Oznacza to, że nawet jeśli bezpośredni kontakt z osobą zakażoną nie miał miejsca, można zarazić się od przedmiotów takich jak ręczniki, obuwie, czy nawet podłogi w miejscach publicznych. Współdzielenie ręczników czy obuwia z osobą z kurzajkami jest jednym z najprostszych sposobów na przeniesienie wirusa. Dlatego unikanie takich praktyk jest kluczowym elementem profilaktyki.
Kluczowe czynniki zwiększające ryzyko zakażenia kurzajkami na dłoniach i stopach obejmują:
- Bezpośredni kontakt z osobą zakażoną lub jej rzeczami.
- Uszkodzenia skóry (otarcia, skaleczenia, pęknięcia).
- Wilgotne i ciepłe środowisko (baseny, sauny, szatnie, nieprzewiewne obuwie).
- Osłabiony układ odpornościowy.
- Długotrwałe narażenie na wirusa w miejscach publicznych.
- Obgryzanie paznokci lub skórek wokół nich, co ułatwia wirusowi wnikanie w uszkodzoną skórę.
Zrozumienie roli wirusa HPV w powstawaniu kurzajek
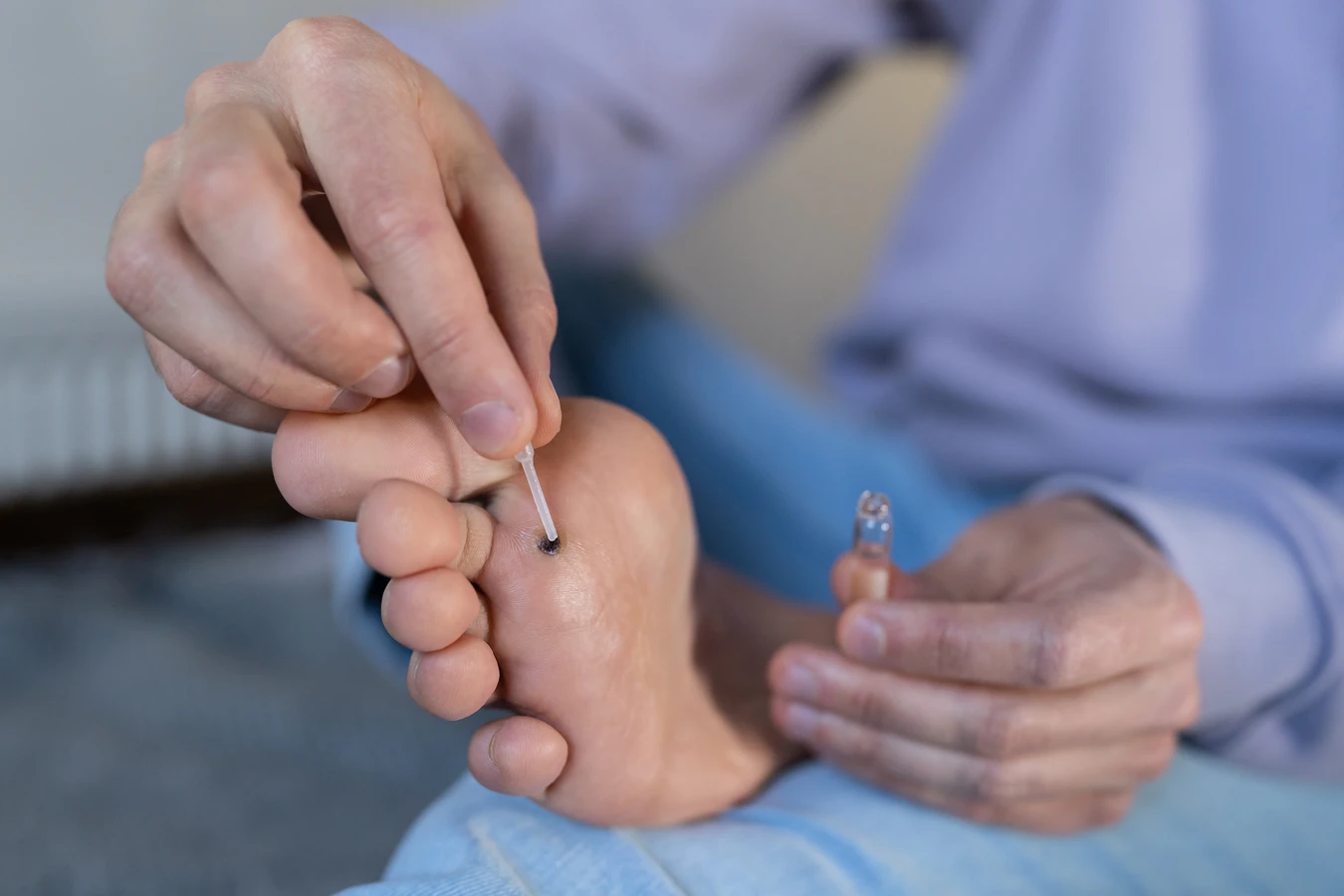
Po wniknięciu do organizmu wirus HPV atakuje przede wszystkim komórki znajdujące się w warstwie podstawnej naskórka. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się pierwszych objawów, może być bardzo zróżnicowany. Zazwyczaj trwa od kilku tygodni do nawet kilku miesięcy, a czasami nawet dłużej. W tym czasie wirus namnaża się w komórkach, wykorzystując ich mechanizmy do własnej replikacji. Niektóre typy wirusa HPV mają predyspozycje do infekowania określonych obszarów ciała, stąd różnorodność lokalizacji kurzajek.
Mechanizm powstawania kurzajki polega na tym, że zainfekowane komórki naskórka zaczynają nieprawidłowo się dzielić i rosnąć. Prowadzi to do powstania charakterystycznego zgrubienia, które obserwujemy jako brodawkę. Powierzchnia kurzajki jest zazwyczaj szorstka i nierówna, co jest wynikiem nadmiernego rogowacenia. W niektórych przypadkach, szczególnie w kurzajkach na stopach, można zauważyć drobne czarne punkciki. Są one świadectwem obecności zakrzepłych naczyń krwionośnych, które dostarczają wirusom składników odżywczych.
Układ odpornościowy odgrywa kluczową rolę w walce z infekcją HPV. U większości zdrowych osób układ immunologiczny jest w stanie samodzielnie wyeliminować wirusa, co prowadzi do samoistnego zaniku kurzajek. Szacuje się, że nawet do 70% brodawek znika samoistnie w ciągu dwóch lat. Jednak u osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, czy też w okresach silnego stresu, układ odpornościowy może nie być w stanie skutecznie zwalczyć wirusa. W takich przypadkach kurzajki mogą utrzymywać się przez długi czas, a nawet rozwijać się dalej.
Ważne jest, aby odróżnić kurzajki wywołane przez typowe wirusy HPV od zmian skórnych, które mogą mieć inne podłoże. W przypadku wątpliwości, a zwłaszcza gdy brodawka szybko rośnie, zmienia kolor, krwawi lub jest bolesna, należy skonsultować się z lekarzem. Profesjonalna diagnoza jest kluczowa dla dobrania odpowiedniej metody leczenia i wykluczenia innych, potencjalnie groźniejszych schorzeń.
Czynniki sprzyjające zarażeniu się wirusem brodawczaka ludzkiego
Chociaż wirus HPV jest przyczyną kurzajek, nie każdy kontakt z nim prowadzi do powstania brodawki. Istnieje szereg czynników, które znacząco zwiększają ryzyko zakażenia i rozwoju kurzajek. Zrozumienie tych czynników jest kluczowe do podjęcia odpowiednich działań profilaktycznych i unikania sytuacji, które mogą sprzyjać infekcji. Dotyczy to zarówno osób dorosłych, jak i dzieci, które są szczególnie narażone na zakażenie ze względu na ich naturalną ciekawość i tendencję do eksplorowania otoczenia.
Osłabienie układu odpornościowego jest jednym z najważniejszych czynników predysponujących do rozwoju kurzajek. Kiedy nasz system immunologiczny jest osłabiony, jego zdolność do rozpoznawania i zwalczania wirusów jest ograniczona. Może to wynikać z różnych przyczyn, takich jak: choroby przewlekłe (np. cukrzyca, choroby autoimmunologiczne), przyjmowanie leków immunosupresyjnych (np. po przeszczepach narządów, w leczeniu chorób autoimmunologicznych), okresy silnego stresu, niedobory żywieniowe, czy też po prostu ogólne zmęczenie organizmu. W takich sytuacjach nawet niewielka ekspozycja na wirusa HPV może prowadzić do zakażenia.
Wilgotne i ciepłe środowisko stanowi idealne warunki do przetrwania i rozwoju wirusa HPV. Dlatego miejsca takie jak baseny publiczne, sauny, łaźnie, szatnie sportowe, czy prysznice zbiorowe są szczególnie narażone na obecność wirusa. Chodzenie boso w takich miejscach, zwłaszcza jeśli skóra jest uszkodzona, znacznie zwiększa ryzyko zakażenia. Podobnie, noszenie nieprzewiewnego obuwia, szczególnie w ciepłe dni, może sprzyjać namnażaniu się wirusa na skórze stóp.
Uszkodzenia skóry stanowią otwartą drogę dla wirusa HPV. Nawet mikroskopijne skaleczenia, otarcia, pęknięcia naskórka czy zadrapania mogą ułatwić wirusowi wniknięcie do organizmu. Dlatego osoby, które często mają kontakt z wodą (np. pracownicy gastronomii, osoby sprzątające), osoby wykonujące prace fizyczne, czy też dzieci bawiące się na zewnątrz, są bardziej narażone na powstanie kurzajek, jeśli ich skóra jest uszkodzona.
Warto również wspomnieć o czynnikach behawioralnych, które mogą zwiększać ryzyko transmisji wirusa. Należą do nich: obgryzanie paznokci i skórek wokół nich, co prowadzi do drobnych uszkodzeń skóry wokół paznokci, a następnie ułatwia wirusowi wniknięcie; częste dotykanie potencjalnie zakażonych powierzchni, a następnie dotykanie własnej skóry, zwłaszcza uszkodzonej; a także współdzielenie przedmiotów osobistych, takich jak ręczniki, obuwie czy przybory do pielęgnacji ciała, z osobami zakażonymi.
Podsumowując, kluczowe czynniki sprzyjające zarażeniu się wirusem HPV i rozwojowi kurzajek to:
- Osłabienie układu odpornościowego z różnych przyczyn.
- Częste przebywanie w wilgotnych i ciepłych miejscach publicznych.
- Noszenie nieprzewiewnego obuwia.
- Obecność uszkodzeń skóry, takich jak skaleczenia, otarcia czy pęknięcia.
- Niektóre nawyki, jak obgryzanie paznokci.
- Bezpośredni kontakt z wirusem, np. poprzez współdzielenie przedmiotów.
Profilaktyka i zapobieganie powstawaniu nowych kurzajek
Skuteczna profilaktyka jest kluczowa w walce z kurzajkami, ponieważ całkowite wyeliminowanie wirusa HPV z otoczenia jest praktycznie niemożliwe. Zamiast tego, skupiamy się na minimalizowaniu ryzyka zakażenia i zapobieganiu rozprzestrzenianiu się wirusa, jeśli już doszło do infekcji. Działania profilaktyczne powinny być skierowane zarówno na ochronę własnego organizmu, jak i na zapobieganie zarażaniu innych osób. Kluczem jest higiena, świadomość i unikanie sytuacji sprzyjających transmisji wirusa.
Podstawowym elementem profilaktyki jest utrzymywanie dobrej higieny osobistej. Regularne mycie rąk, zwłaszcza po powrocie do domu, przed jedzeniem, po skorzystaniu z toalety publicznej czy po kontakcie z osobami, które mogą być zakażone, jest niezwykle ważne. Należy również dbać o higienę stóp, regularnie je myjąc i dokładnie osuszając, szczególnie między palcami. Unikanie obgryzania paznokci i skórek wokół nich jest również istotne, ponieważ te nawyki prowadzą do powstawania mikrouszkodzeń skóry, przez które wirus może łatwo wniknąć.
Szczególną uwagę należy zwrócić na miejsca publiczne, które są potencjalnym źródłem zakażenia wirusem HPV. W basenach, saunach, na siłowniach, w hotelowych łazienkach i szatniach zawsze należy nosić klapki lub inne obuwie ochronne. Zapobiega to bezpośredniemu kontaktowi stóp z potencjalnie zakażoną powierzchnią. Po skorzystaniu z takich miejsc, zaleca się dokładne umycie i wysuszenie stóp. Unikanie chodzenia boso w miejscach, gdzie wiele osób korzysta z przestrzeni wspólnych, jest fundamentalną zasadą profilaktyki.
Ważne jest również, aby unikać współdzielenia przedmiotów osobistych, które mogą mieć kontakt ze skórą. Dotyczy to zwłaszcza ręczników, obuwia, skarpet, a także narzędzi do pielęgnacji paznokci. Jeśli ktoś w rodzinie ma kurzajki, należy zadbać o to, aby jego rzeczy osobiste były używane tylko przez niego i aby był on świadomy konieczności zachowania szczególnej ostrożności, aby nie przenosić wirusa na inne osoby lub przedmioty.
Wzmacnianie ogólnej odporności organizmu jest kolejnym ważnym aspektem profilaktyki. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie chronicznego stresu, to czynniki, które wspierają prawidłowe funkcjonowanie układu odpornościowego. Silny system immunologiczny jest w stanie skuteczniej zwalczać infekcje wirusowe, w tym wirusa HPV, zanim dojdzie do rozwoju widocznych zmian skórnych.
Jeśli na skórze pojawi się kurzajka, należy pamiętać o kilku zasadach, aby nie doprowadzić do jej rozprzestrzeniania: nie drapać i nie drapać brodawki; nie próbować samodzielnie wycinać czy wyrywać kurzajki, ponieważ może to prowadzić do krwawienia, bólu i rozprzestrzenienia wirusa; a także jak najszybciej skonsultować się z lekarzem lub farmaceutą w celu dobrania odpowiedniej metody leczenia. Wczesne rozpoczęcie terapii skraca czas jej trwania i zmniejsza ryzyko pojawienia się nowych zmian.
Kiedy należy zgłosić się do lekarza po pomoc w przypadku kurzajek
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których wizyta u lekarza jest absolutnie konieczna. Niektóre brodawki mogą być mylone z innymi, poważniejszymi zmianami skórnymi, a ich niewłaściwe leczenie może prowadzić do komplikacji. Wiedza o tym, kiedy zasięgnąć porady specjalisty, jest kluczowa dla zdrowia i bezpieczeństwa.
Pierwszym sygnałem ostrzegawczym, który powinien skłonić do wizyty u lekarza, jest szybki wzrost lub zmiana wyglądu kurzajki. Jeśli brodawka nagle zaczyna się powiększać, zmienia kolor (np. staje się ciemniejsza, czarna, czerwona), krwawi samoistnie, lub staje się bardzo bolesna, może to świadczyć o czymś więcej niż zwykła infekcja wirusowa. W takich przypadkach lekarz będzie w stanie ocenić zmianę, postawić prawidłową diagnozę i wykluczyć inne, potencjalnie groźne schorzenia, takie jak zmiany nowotworowe skóry.
Szczególną ostrożność należy zachować w przypadku brodawek zlokalizowanych w nietypowych miejscach lub o nietypowym wyglądzie. Dotyczy to zwłaszcza zmian na twarzy, w okolicy narządów płciowych, lub brodawek, które pojawiają się licznie i w krótkim czasie. Brodawki na twarzy mogą być uciążliwe estetycznie i trudne do samodzielnego leczenia, a te w okolicach intymnych mogą być związane z wirusami HPV o wyższym potencjale onkogennym i wymagać specjalistycznej diagnostyki.
Jeśli domowe metody leczenia kurzajek nie przynoszą rezultatów po kilku tygodniach stosowania, lub jeśli problem nawraca, warto skonsultować się z lekarzem. Czasami brodawki są oporne na dostępne środki bez recepty, a lekarz może zaproponować silniejsze leki, zabiegi kriodestrukcji (wymrażanie), elektrokoagulacji (wypalanie prądem), czy też laseroterapię. W przypadku nawracających infekcji, lekarz może również zlecić badania w celu oceny stanu układu odpornościowego.
Dzieci są szczególnie wrażliwą grupą pacjentów, a ich skóra jest delikatniejsza. Jeśli kurzajki u dziecka są liczne, rozprzestrzeniają się, są bolesne, lub jeśli dziecko ma osłabiony układ odpornościowy, konsultacja z lekarzem pediatrą lub dermatologiem jest wskazana. Pediatra pomoże dobrać bezpieczne i skuteczne metody leczenia, które będą odpowiednie dla wieku i stanu zdrowia dziecka.
W przypadku jakichkolwiek wątpliwości co do charakteru zmiany skórnej, zaleca się niezwłoczne skontaktowanie się z lekarzem. Samodiagnoza i samodzielne leczenie mogą być niebezpieczne, zwłaszcza jeśli mamy do czynienia z czymś więcej niż zwykłą kurzajką. Lekarz jest w stanie postawić trafna diagnozę i zaplanować odpowiednie leczenie, zapewniając pacjentowi bezpieczeństwo i skuteczność terapii.